- En la diabetes mellitus puede ocurrir un amplio rango de trastornos del sistema nervioso periférico que, en general, se clasifican en dos tipos: polineuropatías simétricas y asimétricas, siendo la más frecuente la neuropatía simétrica distal de carácter sensorial.
- Polineuropatías simétricas
- La neuropatía está presente en menos de un 10% de los diabéticos en el momento del debut de la enfermedad, pero afecta a un 50% de los que tienen más de 25 años de evolución. Es más frecuente en diabéticos con mal control metabólico, aunque también puede aparecer en pacientes con buen control. Se caracteriza por una combinación de degeneración axonal (preferentemente distal) y desmielinización segmentaria.
 Entre las polineuropatías simétricas destacan las siguientes:
Entre las polineuropatías simétricas destacan las siguientes:
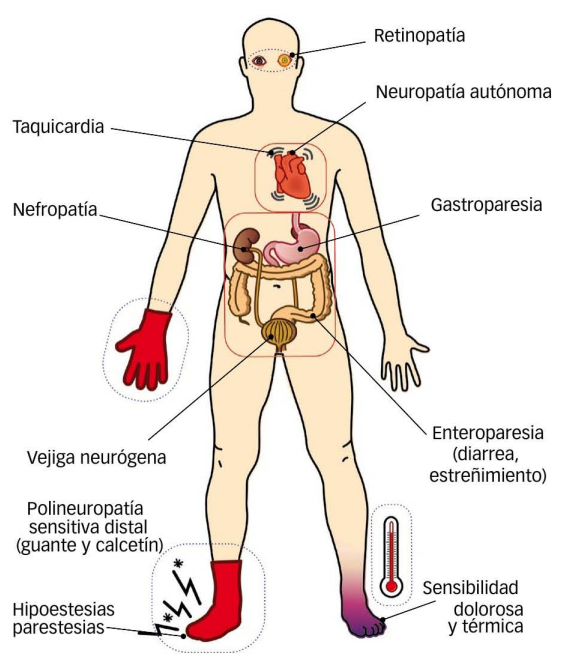
- Polineuropatía sensitiva distal. Es la forma más frecuente de polineuropatía diabética. Cuando se afectan preferentemente las fibras gruesas, cursa con parestesias e hipoestesia en guante y calcetín, pérdida de la sensibilidad vibratoria y arreflexia distal. Cuando se afectan las fibras de pequeño calibre, predomina la clínica de dolor con sensación quemante en pies, que empeora notablemente por las noches.
- Neuropatía autonómica. Es una neuropatía poco frecuente. Generalmente se asocia a neuropatía sensitiva y cursa con clínica cardiovascular (hipotensión ortostática, taquicardia en reposo), genitourinaria (vejiga neurógena, impotencia, eyaculación retrógrada) y gastrointestinal (disfunción motora esofágica, gastroparesia, vómitos, estreñimiento o diarrea). La diarrea se considera el síntoma intestinal más frecuente. La diabetes es la causa más frecuente de disautonomía. Para valorar el grado de afectación cardiocirculatoria, se examina la respuesta de la frecuencia cardíaca y la tensión arterial a las maniobras de Valsalva y a la bipedestación. En presencia de neuropatía autonómica, la frecuencia cardíaca no aumenta con las maniobras de Valsaba (respuesta abolida). Es un diagnóstico de exclusión.
- Neuropatía dolorosa aguda. Aparece tras pérdida de peso y se caracteriza por dolor "quemante" muy intenso en las plantas de los pies, acompañado de gran hipersensibilidad cutánea. La pérdida sensitiva es de escasa magnitud en comparación al grado de hiperestesia. No se afectan los miembros superiores y no hay déficit motor. Puede detonarse con el inicio del tratamiento con insulina.
- Neuropatía motora proximal de miembros inferiores (síndrome de Garland). Se denomina "amiotrofia diabética". Aparece en diabéticos de larga evolución y consiste en dolor lumbar bajo y de áreas glúteas, seguido de debilidad progresiva de cuádriceps e iliopsoas con eventual atrofia y pérdida de los reflejos rotulianos. No hay terapia específica más allá del control de la glicemia. Evoluciona hacia la recuperación espontánea, aunque puede recidivar.
- Polineuropatías asimétricas
- Las neuropatías simétricas son más frecuentes en pacientes diabéticos con mal control metabólico. Son menos comunes, ocurren más frecuentemente en ancianos y pueden aparecer antes en el curso de la enfermedad que las polineuropatías simétricas. Su patogenia es con frecuencia vascular.
- Neuropatías craneales. Pueden ser la primera manifestación de una diabetes. El III nervio craneal es el más frecuentemente afectado. Tam bién se pueden afectar el resto de los nervios oculomotores, siempre respetando la pupila, y suelen recuperarse de forma espontánea en varias semanas.
- Las neuropatías simétricas son más frecuentes en pacientes diabéticos con mal control metabólico. Son menos comunes, ocurren más frecuentemente en ancianos y pueden aparecer antes en el curso de la enfermedad que las polineuropatías simétricas. Su patogenia es con frecuencia vascular.
- Polineuropatías simétricas
- Tratamiento
- El tratamiento de la neuropatía diabética incluye un buen control metabólico y tratamiento sintomático del dolor con analgésicos habituales y, si no cede, el medicamento de elección son los antidepresivos tricíclicos (amitriptilina o imipramina), seguidos por los antiepilépticos en caso de no presentarse mejoría. Las neuropatías por atrapamiento, como el síndrome del túnel carpiano, pueden necesitar descompresión quirúrgica.
Diabetes
Polineuropatía diabética
Obra publicada con Licencia Creative Commons Reconocimiento Compartir igual 4.0