 Los diabéticos tienen riesgo de hiperglicemia. La patología de la diabetes puede no estar clara porque múltiples factores tienden a contribuir a la enfermedad. La hiperglicemia por sí sola afecta la función de las células beta del páncreas y conduce a una alteración de la secreción de insulina. Por lo tanto, existe un círculo vicioso de hiperglicemia que conduce a un estado metabólico alterado. En este contexto, los niveles de glucosa en sangre por encima de 180 mg/dl generalmente se consideran hiperglicémicos, pero no existe un punto de corte claro debido a la variedad de mecanismos. La diuresis osmótica se produce en el paciente debido a niveles elevados de glucosa en sangre que saturan los transportadores de glucosa en las nefronas. Aunque los efectos varían, los niveles de azúcar en la sangre superiores a 250 mg/dL pueden causar síntomas de poliuria y polidipsia.
Los diabéticos tienen riesgo de hiperglicemia. La patología de la diabetes puede no estar clara porque múltiples factores tienden a contribuir a la enfermedad. La hiperglicemia por sí sola afecta la función de las células beta del páncreas y conduce a una alteración de la secreción de insulina. Por lo tanto, existe un círculo vicioso de hiperglicemia que conduce a un estado metabólico alterado. En este contexto, los niveles de glucosa en sangre por encima de 180 mg/dl generalmente se consideran hiperglicémicos, pero no existe un punto de corte claro debido a la variedad de mecanismos. La diuresis osmótica se produce en el paciente debido a niveles elevados de glucosa en sangre que saturan los transportadores de glucosa en las nefronas. Aunque los efectos varían, los niveles de azúcar en la sangre superiores a 250 mg/dL pueden causar síntomas de poliuria y polidipsia.- La resistencia a la insulina se ha atribuido al exceso de ácidos grasos y citocinas proinflamatorias, lo que da como resultado un transporte deficiente de glucosa y un aumento de la lipólisis. Debido a una respuesta o producción inapropiada de insulina, el cuerpo responde aumentando de manera inapropiada el glucagón, lo que lleva aún más a la hiperglicemia. Aunque la resistencia a la insulina es un componente de la DM2, la enfermedad en toda regla se produce cuando los pacientes no producen suficiente insulina para compensar su resistencia a la insulina.
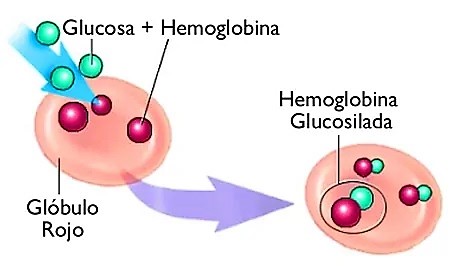
- La hiperglicemia crónica también provoca la glucosilación no enzimática de proteínas y lípidos. Este nivel se puede medir con una prueba de hemoglobina glicosilada (HbA1c). La glicación puede dañar los pequeños vasos sanguíneos de la retina, los riñones y los nervios periféricos. Los niveles más altos de glucosa aceleran este proceso. Este daño puede dar lugar a complicaciones típicas de la diabetes, como la retinopatía, la nefropatía y la neuropatía diabéticas, así como a consecuencias prevenibles, como la ceguera, la diálisis y la amputación.
- La HbA1c, que resulta de la unión no enzimática de la glucosa a la hemoglobina, y por tanto expresa las glicemias durante la vida media del eritrocito (12 semanas), Entonces, cuando se realiza el examen de sangre para saber su valor, lo que se verá es la concentración promedio de glucosa en la sangre durante ese período. Es decir, según el valor obtenido se sabe cómo fue el control metabólico de la persona diabética en los 3 meses anteriores.
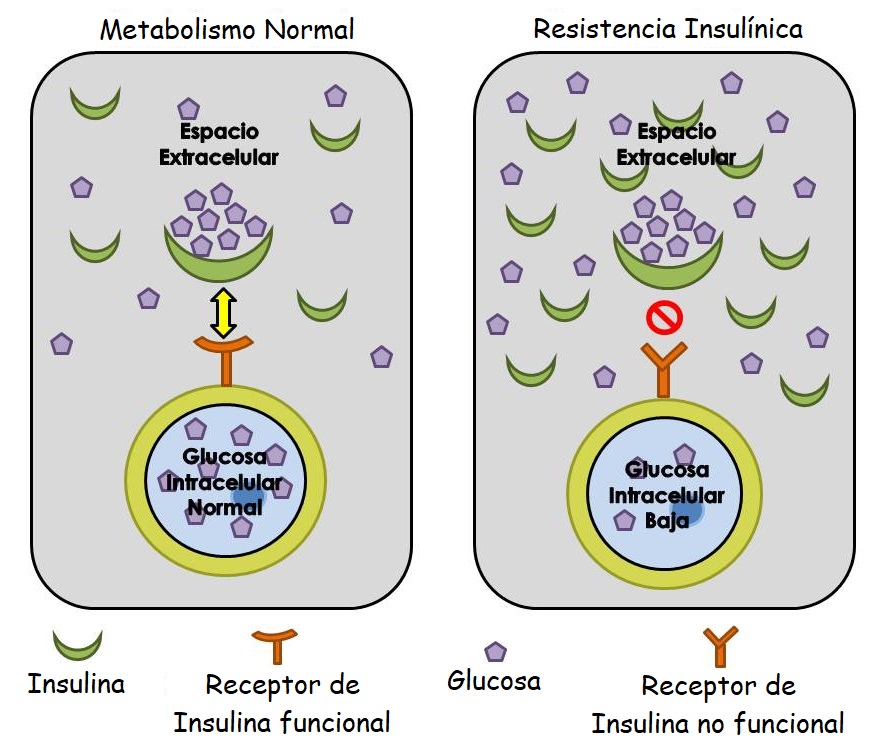
- La resistencia a la insulina (RI) se define como una reducida respuesta fisiológica de los tejidos a la acción de la insulina, particularmente a nivel del tejido muscular, adiposo e hígado no responden bien a la insulina y no pueden absorber la glucosa de la sangre fácilmente. Como resultado, el páncreas produce más insulina para ayudar a que la glucosa entre a las células. Mientras el páncreas pueda producir suficiente insulina para superar la débil respuesta de las células a la insulina, los niveles de glucosa en la sangre se mantendrán en un rango saludable. Se trata de un importante factor de riesgo de diabetes tipo 2 y enfermedad cardiovascular. La resistencia a la insulina normalmente no provoca síntomas pero sí ciertos signos como:
- Acantosis nigricans
- Obesidad abdominal
- Síndrome de ovario poliquístico
- Hiperandrogenismo (acné, exceso de vello, sudoración)
 Los diabéticos tienen riesgo de hiperglicemia. La patología de la diabetes puede no estar clara porque múltiples factores tienden a contribuir a la enfermedad. La hiperglicemia por sí sola afecta la función de las células beta del páncreas y conduce a una alteración de la secreción de insulina. Por lo tanto, existe un círculo vicioso de hiperglicemia que conduce a un estado metabólico alterado. En este contexto, los niveles de glucosa en sangre por encima de 180 mg/dl generalmente se consideran hiperglicémicos, pero no existe un punto de corte claro debido a la variedad de mecanismos. La diuresis osmótica se produce en el paciente debido a niveles elevados de glucosa en sangre que saturan los transportadores de glucosa en las nefronas. Aunque los efectos varían, los niveles de azúcar en la sangre superiores a 250 mg/dL pueden causar síntomas de poliuria y polidipsia.
Los diabéticos tienen riesgo de hiperglicemia. La patología de la diabetes puede no estar clara porque múltiples factores tienden a contribuir a la enfermedad. La hiperglicemia por sí sola afecta la función de las células beta del páncreas y conduce a una alteración de la secreción de insulina. Por lo tanto, existe un círculo vicioso de hiperglicemia que conduce a un estado metabólico alterado. En este contexto, los niveles de glucosa en sangre por encima de 180 mg/dl generalmente se consideran hiperglicémicos, pero no existe un punto de corte claro debido a la variedad de mecanismos. La diuresis osmótica se produce en el paciente debido a niveles elevados de glucosa en sangre que saturan los transportadores de glucosa en las nefronas. Aunque los efectos varían, los niveles de azúcar en la sangre superiores a 250 mg/dL pueden causar síntomas de poliuria y polidipsia.